
In Italia, circa 1 bambino ogni 1.300 nasce con una malformazione congenita nota come spina bifida. Scopriamo cos’è. Intro.
Una delle principali malformazioni congenite, ovvero difetti strutturali presenti al momento della nascita, è la cosiddetta spina bifida. Secondo le stime fornite dalla ASBI – Associazione Spina Bifida Italia ODV, questa condizione è tra i difetti congeniti più diffusi, con una incidenza nel nostro Paese pari a una gravidanza su 1.300.
La spina bifida rientra in un gruppo di patologie più ampio denominato “difetti del tubo neurale” o “DTN”, malattie croniche invalidanti che colpiscono l’infanzia, e rappresentano una delle maggiori cause di mortalità del feto e del neonato.
Stando ai dati raccolti dai Registri Regionali delle Malformazioni Congenite, in Italia la prevalenza alla nascita dei DTN è di circa 6 casi per 10.000 nati, di cui il 50% sono casi di spina bifida.
Approfondiamo insieme, e cerchiamo di capire cos’è la spina bifida, quali sono le cause principali, i sintomi, le complicanze e le possibili terapie da seguire.
Indice dei Contenuti
Cos’è la spina bifida?
La spina bifida è una malformazione congenita del sistema nervoso centrale che si verifica durante lo sviluppo embrionale, in particolare durante la formazione del tubo neurale.
Cos’è il tubo neurale? È la struttura embrionale che in seguito darà origine al midollo spinale, al cervello e alle loro coperture protettive.
Nel caso della spina bifida, una parte del tubo neurale non si chiude correttamente durante le prime fasi dello sviluppo fetale, lasciando una sezione della colonna vertebrale esposta e vulnerabile. Questa mancata chiusura può verificarsi in varie parti della colonna vertebrale, dando luogo a diverse forme di spina bifida, tra cui la spina bifida occulta, la spina bifida aperta o mielomeningocele e la spina bifida con meningocele, che approfondiremo più avanti nel corso dell’articolo.

La spina bifida può causare una serie di problemi di salute, inclusi deficit motori, problemi di sensibilità, disturbi della vescica e dell’intestino, nonché complicazioni legate al sistema nervoso.
Si tratta di una condizione per la quale non esiste cura, ma molto si può fare per provare a prevenirla e per migliorare la qualità della vita di chi ne è affetto.
Quanti tipi di spina bifida esistono?
Come si legge sul sito issalute.it dell’Istituto Superiore di Sanità, la spina bifida si distingue in base al tratto di midollo spinale interessato, in:
- cervicale;
- toracica;
- toraco-lombare;
- lombare;
- lombo-sacrale;
- sacrale.
Un’ulteriore classificazione riguarda la forma di difetto del tubo neurale che si verifica nel paziente, e prevede una distinzione in tre tipi di spina bifida, ciascuno caratterizzato da diverse manifestazioni e livelli di gravità:
- spina bifida occulta: questa forma è la meno grave e spesso passa inosservata. In questo caso, le vertebre nella zona lombare o sacrale non si chiudono completamente, ma la pelle sopra l’area è intatta. Molte persone con spina bifida occulta non manifestano sintomi e possono non essere consapevoli della condizione;
- spina bifida con meningocele: in questo tipo, una sacca contenente il liquido cerebrospinale (meningocele) sporge attraverso un’apertura nella colonna vertebrale. Il midollo spinale è solitamente normale, ma possono esserci problemi di controllo della vescica e dell’intestino, oltre a possibili deficit motori;
- spina bifida con mielomeningocele (o spina bifida aperta): questa è la forma più grave, e coinvolge la protrusione di tessuti nervosi e del midollo spinale attraverso un’apertura nella colonna vertebrale.
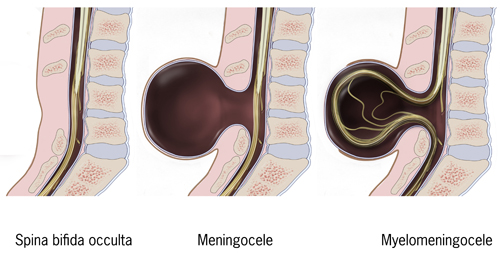
Queste tre forme di spina bifida vengono a loro volta suddivise in due macro categorie, ovvero la spina bifida occulta e la spina bifida manifesta, a cui appartengono rispettivamente la prima e la seconda e la terza.
Quali sono le cause della spina bifida?
Le cause esatte della spina bifida non sono completamente comprese, ma è riconosciuto che sia il risultato di una combinazione di fattori genetici e ambientali durante lo sviluppo embrionale.
Alcuni dei principali fattori di rischio e cause associate alla spina bifida includono:
- fattori genetici: può avere una componente genetica, e le persone che hanno avuto un bambino con spina bifida hanno un rischio leggermente aumentato di avere altri figli con la stessa condizione. Tuttavia, la maggior parte dei casi non ha una storia familiare nota;
- carenza di acido folico: un basso livello di acido folico durante le prime fasi della gravidanza è stato identificato come un importante fattore di rischio per lo sviluppo della spina bifida. Le donne in età fertile sono solitamente consigliate a prendere integratori di acido folico prima e durante la gravidanza per ridurre il rischio di difetti del tubo neurale. Per approfondire, invitiamo a leggere l’articolo Cos’è e a cosa serve l’acido folico;
- fattori ambientali: l’esposizione a certi fattori ambientali durante la gravidanza potrebbe aumentare il rischio di spina bifida. Questi fattori possono includere l’assunzione di determinati farmaci, l’esposizione a radiazioni, l’infezione da parte di alcuni virus, e l’eccessivo consumo di alcol o droghe durante la gravidanza;
- diabete materno: le donne con diabete hanno un rischio leggermente aumentato di avere un bambino con spina bifida;
- obesità materna: l’obesità materna è stata associata a un aumento del rischio di spina bifida nel nascituro.
È importante notare che la spina bifida è una condizione complessa e multifattoriale, e molte persone non hanno fattori di rischio noti. In molti casi, la condizione si verifica in assenza di una chiara spiegazione.
La prevenzione primaria, attraverso l’assunzione di acido folico prima e durante la gravidanza, rimane uno degli approcci chiave per ridurre il rischio di spina bifida.
Come si effettua la diagnosi?
La diagnosi della spina bifida può essere effettuata attraverso diversi metodi, alcuni dei quali possono essere eseguiti durante la gravidanza, mentre altri sono più appropriati dopo la nascita.
Ecco alcuni degli approcci diagnostici.
- Esami di imaging prenatali:
- ecografia: è comunemente utilizzata durante la gravidanza per rilevare anomalie nel feto. Tuttavia, alcune forme di spina bifida, come la spina bifida occulta, potrebbero non essere visibili con l’ecografia standard;
- ecografia morfologica (o strutturale): questo è un tipo di ecografia più dettagliato che può essere utilizzata per esaminare più attentamente le strutture del feto, inclusa la colonna vertebrale;
- amniocentesi: questo test prenatale coinvolge la rimozione di un piccolo campione del liquido amniotico intorno al feto, che può essere analizzato per rilevare anomalie genetiche e altre condizioni, comprese alcune forme di spina bifida;
- misurazione dei livelli di Alfa-Fetoproteina (AFP): un elevato livello di AFP nel sangue materno può indicare la possibilità di difetti del tubo neurale, inclusa la spina bifida. Tuttavia, i risultati possono essere influenzati da altri fattori, e ulteriori test di conferma possono essere necessari.
- Esami post-natali:
- esame fisico: dopo la nascita, il medico eseguirà un esame fisico approfondito del neonato per individuare segni di spina bifida, come la presenza di una sacca sulla schiena o difetti visibili nella colonna vertebrale;
- imaging medico: esami come la risonanza magnetica (RM) o la tomografia computerizzata (TC) possono essere utilizzati per ottenere immagini più dettagliate delle strutture spinali e nervose.
La diagnosi precoce della spina bifida è fondamentale per consentire un intervento tempestivo e una gestione adeguata. Nel caso in cui la spina bifida venga confermata, il team medico, composto da specialisti in neonatologia, neurochirurgia, terapisti e altri professionisti della salute, collaborerà per stabilire un piano di trattamento e supporto per il bambino e la famiglia.
Quali sono i sintomi?
I sintomi della spina bifida possono variare notevolmente a seconda del tipo di spina bifida e della gravità della condizione.
Ecco una panoramica dei sintomi distintivi associati alle diverse forme di spina bifida:
- sintomi della spina bifida occulta: questa forma è spesso asintomatica e potrebbe non causare alcun problema evidente. In alcuni casi, possono verificarsi piccole depressioni, peli o macchie cutanee sulla parte bassa della schiena, indicando la presenza di una malformazione vertebrale;
- sintomi della spina bifida con meningocele: la protrusione della sacca contenente il liquido cerebrospinale può essere visibile sulla parte bassa della schiena. La funzione neurologica può rimanere relativamente intatta, ma possono esserci problemi di controllo della vescica e dell’intestino;
- sintomi della spina bifida con mielomeningocele (o Spina Bifida Aperta): la protrusione di tessuti nervosi e della midolla spinale è evidente sulla parte bassa della schiena. I sintomi possono includere paralisi degli arti inferiori, problemi di sensibilità, difetti nella funzione degli organi, come difficoltà di controllo degli sfinteri, e, in alcuni casi, idrocefalia (accumulo di liquido nel cervello).
È importante notare che, in tutte le forme di spina bifida, i sintomi possono variare notevolmente da persona a persona. La gravità della condizione dipende dalla posizione e dalla dimensione dell’apertura nella colonna vertebrale e dalla quantità di tessuto nervoso coinvolto.
In generale, le persone con spina bifida possono anche sviluppare complicanze secondarie, come:
- infezioni del tratto urinario;
- meningiti;
- epilessia;
- disturbi della sensibilità con predisposizione alle lesioni da decubito;
- deficit intellettivi e difficoltà di apprendimento;
- disturbi visivi;
- allergia al lattice;
- deformità scheletriche;
- problemi di mobilità.
Per questo motivo, la gestione della spina bifida coinvolge spesso un approccio multidisciplinare che comprende neurochirurghi, fisioterapisti, terapisti occupazionali, urologi e altri specialisti per affrontare in modo completo le sfide fisiche e mediche che possono emergere.
Come si cura: le opzioni terapeutiche
Il trattamento della spina bifida è spesso complesso e mira a gestire i sintomi, prevenire complicanze e migliorare la qualità della vita del paziente.
Le opzioni terapeutiche possono variare a seconda della forma e della gravità della spina bifida. Ecco alcune delle più comuni.
- Chirurgia:
- chiusura della spina bifida: i neonati con spina bifida aperta, in particolare con mielomeningocele, possono richiedere un intervento chirurgico per chiudere l’apertura nella colonna vertebrale. Questo intervento viene solitamente eseguito nelle prime 48 ore di vita per prevenire infezioni e proteggere la midolla spinale;
- chirurgia correttiva: altri interventi chirurgici possono essere necessari per correggere eventuali deformità scheletriche, migliorare la funzionalità degli arti e gestire complicanze come l’idrocefalia.
- Terapia fisica e occupazionale: la terapia fisica è spesso parte integrante del trattamento per migliorare la forza muscolare, la mobilità e la coordinazione motoria. La terapia occupazionale può aiutare a sviluppare le abilità quotidiane e migliorare l’indipendenza.
- Assistenza medica continua: il monitoraggio e la gestione delle complicanze mediche, come le infezioni del tratto urinario, sono essenziali. Possono essere necessarie tecniche di cateterizzazione intermittente per gestire la funzione vescicale.
- Dispositivi di assistenza: l’uso di ausili come sedia a rotelle, stampelle o ortesi può essere consigliato per migliorare la mobilità e facilitare l’indipendenza.
- Gestione dei sintomi digestivi: la gestione della funzione intestinale può coinvolgere regimi dietetici specifici, farmaci e piani di evacuazione regolari.
- Trattamento urologico: la gestione della funzione vescicale può includere farmaci, cateterismo intermittente e, in alcuni casi, interventi chirurgici.
- Supporto psicologico e sociale: la spina bifida può influenzare aspetti emotivi e sociali. Il supporto psicologico e sociale per il paziente e la famiglia è spesso cruciale.
Il trattamento inizia spesso poco dopo la nascita e continua per tutta la vita del paziente. La prospettiva varia a seconda della gravità della spina bifida e della risposta al trattamento.
Come si può prevenire la spina bifida?
Abbiamo fatto menzione all’importanza della prevenzione per ridurre il rischio di sviluppare un difetto del tubo neurale, ma quali sono le misure da adottare?
Le principali sono le seguenti.
- Assunzione di acido folico: è raccomandato, alle donne in età fertile che intendono avere un figlio, di prendere integratori di acido folico prima di concepire e durante le prime settimane di gravidanza. L’acido folico è noto per ridurre significativamente il rischio di difetti del tubo neurale, tra cui, appunto, la spina bifida.
- Dieta equilibrata: una dieta equilibrata che fornisca una varietà di nutrienti è essenziale per la salute materna e fetale. Oltre all’acido folico, altri nutrienti come la vitamina B12, la vitamina D e il ferro sono importanti durante la gravidanza;
- Controllo del diabete: il controllo del diabete nelle donne diabetiche prima e durante la gravidanza è fondamentale, poiché il diabete materno è associato a un rischio leggermente aumentato di spina bifida nel nascituro.
- Esposizioni ambientali: evitare l’esposizione a sostanze nocive durante la gravidanza, come alcune droghe, alcol e fumo, può contribuire a ridurre il rischio di difetti del tubo neurale.
- Pianificazione della gravidanza: una pianificazione attenta della gravidanza, che comprende una valutazione medica preventiva, può contribuire a identificare potenziali fattori di rischio e a implementare misure preventive in anticipo.
È importante sottolineare che, mentre queste misure possono ridurre il rischio di spina bifida, non garantiscono una prevenzione assoluta. Alcuni casi di spina bifida possono verificarsi nonostante le precauzioni prese. Pertanto, è consigliabile consultare un professionista della salute per una guida personalizzata, specialmente prima di pianificare una gravidanza.
Per approfondire, invitiamo anche a leggere l’articolo Le 8 raccomandazioni per proteggere i bambini da 0 a 2 anni.
