
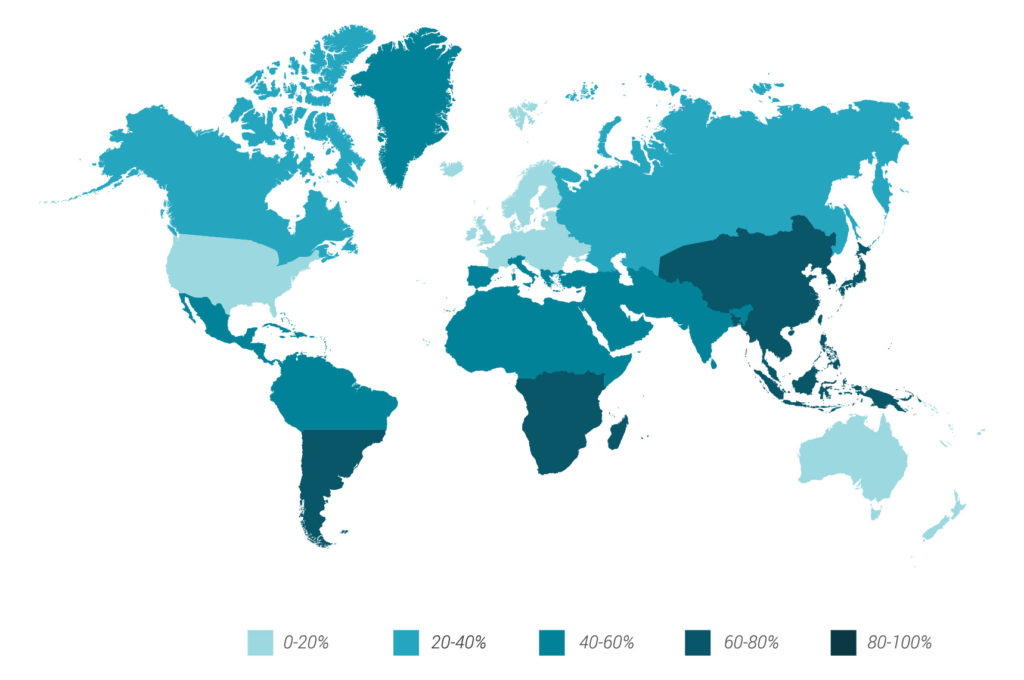
L’intolleranza al lattosio è una condizione estremamente comune, che, secondo i dati riportati in un articolo pubblicato sulla Rivista Società Italiana di Medicina Generale e sul sito della AILI – Associazione Italiana Latto-Intolleranti APS, interessa in media il 40-50% della popolazione italiana, con punte di prevalenza che possono raggiungere il 70% nelle regioni meridionali come Campania e Sicilia.
A livello globale, si stima che più del 70% della popolazione mondiale manifesti una non-persistenza della lattasi, e questa percentuale è ancora più elevata in alcune aree dell’Asia, Africa e Australia. Ad esempio, in Cina, Giappone e Sud Africa, l’intolleranza al lattosio si aggira tra l’80% e il 100% della popolazione. Negli Stati Uniti, circa il 22% della popolazione adulta presenta carenza di lattasi, mentre in Europa, la prevalenza varia dal 5% nel Nord Europa al 70% nel Sud Europa.
Come vedremo più nel dettaglio, si verifica quando l’organismo non è in grado di digerire completamente il lattosio, lo zucchero principale presente nel latte e nei suoi derivati, a causa di una carenza o assenza dell’enzima lattasi. Questo enzima, prodotto nell’intestino tenue, è responsabile della scissione del lattosio nei suoi due zuccheri semplici, glucosio e galattosio, che possono poi essere assorbiti dal corpo.
Approfondiamo insieme, e cerchiamo di capire in cosa consiste l’intolleranza al lattosio, qual è la differenza con l’allergia, quali sono le cause, i sintomi e come si gestisce.
Indice dei Contenuti
- Cos’è l’intolleranza al lattosio?
- Le cause dell’intolleranza al lattosio
- Qual è la differenza tra intolleranza e allergia al latte
- Quali sono i sintomi dell’intolleranza al lattosio?
- Come si esegue la diagnosi di ipolattasia?
- Gestione dell’intolleranza al lattosio: strategie e consigli pratici
- Domande frequenti (FAQ)
Cos’è l’intolleranza al lattosio?
L’intolleranza al lattosio, conosciuta anche come ipolattasia, è definita come l’incapacità di digerire completamente il lattosio a causa di un deficit dell’enzima intestinale lattasi.
Il lattosio è un disaccaride composto da una molecola di glucosio e una di galattosio, ed è il principale zucchero presente nel latte di quasi tutti i mammiferi.
L’intolleranza al lattosio è considerata una condizione fisiologica e normale per la maggior parte degli adulti piuttosto che una malattia, in quanto la riduzione dell’attività della lattasi dopo lo svezzamento è un processo geneticamente programmato nella maggior parte dei mammiferi, incluso l’uomo. Nonostante sia così diffusa, solitamente non provoca danni rilevanti alla salute.
Le cause dell’intolleranza al lattosio
Abbiamo visto che l’intolleranza al lattosio è una condizione che si verifica quando l’organismo non è in grado di digerire completamente lo zucchero lattosio, a causa di una carenza o assenza dell’enzima digestivo lattasi.
Approfondiamo.
Come funziona la digestione del lattosio
Come accennato prima, il lattosio è un disaccaride, il che significa che è composto da due zuccheri semplici (monosaccaridi) legati insieme: il glucosio e il galattosio.
Il processo di digestione del lattosio avviene nell’intestino tenue. Qui, l’enzima lattasi, una proteina localizzata sulla superficie apicale dei villi intestinali (estroflessioni digitiformi che aumentano la superficie di assorbimento), svolge un ruolo cruciale. La lattasi ha due siti attivi, e il primo di questi è responsabile dell’idrolisi del lattosio, ovvero la sua scissione nei due monosaccaridi, glucosio e galattosio.
Una volta scissi, il glucosio e il galattosio sono zuccheri semplici che possono essere direttamente assorbiti dalla mucosa intestinale e veicolati nel torrente ematico. Il glucosio viene utilizzato come fonte di energia, mentre il galattosio è impiegato come componente di glicoproteine e glicolipidi.
In caso di deficit o assenza di lattasi, il lattosio non può essere scisso e, di conseguenza, non viene assorbito nell’intestino tenue, passando così nell’intestino crasso (colon), un organo non in grado di assorbire gli zuccheri.
Qui, viene fermentato dalla flora batterica residente, un processo che porta alla produzione di acidi grassi a catena corta e vari gas, inclusi anidride carbonica (CO2), idrogeno (H2) e metano (CH4), oltre a azoto (N2) (ecco spiegato il meteorismo tipico di chi è intollerante al lattosio).
La fermentazione provoca anche il richiamo di fluidi nell’intestino, con conseguente diarrea e feci morbide.
La comparsa dei sintomi dell’intolleranza al lattosio è una diretta conseguenza di questi processi fermentativi e osmotici nel colon.
Ipolattasia primaria, congenita e secondaria
Esistono diverse forme di ipolattasia o intolleranza al lattosio, che si distinguono a seconda della causa sottostante, del periodo in cui compare e dei sintomi provocati.
Nello specifico, si individuano tre tipologie:
- Ipolattasia primaria (o genetica): è la forma più comune di intolleranza al lattosio. Si manifesta con una riduzione graduale e progressiva dell’espressione dell’enzima lattasi dopo lo svezzamento. Una diminuzione fino al 50% dell’attività lattasica può essere sufficiente a garantire un’efficace digestione del lattosio. Questo deficit è determinato geneticamente. La sua comparsa si manifesta generalmente non prima dei 6-7 anni di età, ma può essere anche molto più tardiva, mostrando un costante aumento di prevalenza anche nelle fasce di età superiori ai 65 anni. Non esiste una cura per questa forma, che permane per tutta la vita.
- Ipolattasia congenita: una condizione molto rara su base genetica, autosomica recessiva, caratterizzata da grave diarrea acquosa sin dalla prima assunzione di latte da parte del neonato. Persiste per tutta la vita e richiede l’esclusione completa delle fonti di lattosio.
- Ipolattasia secondaria (o acquisita): si verifica quando un danno temporaneo della mucosa dell’intestino tenue provoca un deficit di lattasi. Tipicamente, può essere causata da malattie dell’intestino tenue come gastroenteriti, morbo di Crohn, celiachia, infezioni batteriche o virali, infestazioni parassitarie (es. giardiasi), o trattamenti farmacologici (es. antibiotici, chemioterapici, radiazioni). È una condizione reversibile: il deficit di lattasi cessa quando la causa sottostante viene risolta e la normale struttura della mucosa intestinale si ripristina, anche se l’attività enzimatica può rimanere soppressa per tempi più lunghi rispetto all’ipolattasia primaria.
Fattori genetici
La capacità di digerire il lattosio in età adulta, nota come persistenza della lattasi, ha una componente genetica. Nella maggior parte dell’uomo, come in altri mammiferi, l’alimentazione si basa esclusivamente sul latte materno solo per i primi mesi di vita, e la regolazione dell’espressione del gene della lattasi prevede un suo progressivo declino nelle fasi successive della vita.
Tuttavia, circa il 30% della popolazione umana mantiene l’attività della lattasi per tutta l’età adulta.
La distribuzione dell’intolleranza al lattosio varia significativamente tra i diversi gruppi etnici e geografici, come indicato nell’introduzione dell’articolo.
Interessante è la correlazione tra consumo di latte e prevalenza dell’intolleranza al lattosio. Infatti, la mappa mondiale delle popolazioni con maggior frequenza del deficit di lattasi nell’adulto coincide con la mappa delle aree a minor consumo di latte. Questo supporta l’idea che un consumo storico e continuativo di lattosio abbia favorito la selezione genetica per la persistenza della lattasi in alcune popolazioni.
Va precisato che la lattasi non è un enzima inducibile nel senso che la sua produzione può essere aumentata significativamente dalla dieta per prevenire la sua naturale diminuzione. Tuttavia, il consumo di una minima quantità di lattosio, se tollerato, può aiutare a stimolare la produzione dell’enzima o favorire un adattamento della microflora colonica, contribuendo a migliorare la tolleranza nel tempo.
Qual è la differenza tra intolleranza e allergia al latte
È fondamentale distinguere l’intolleranza al lattosio dall’allergia al latte vaccino, poiché sono due condizioni diverse con meccanismi e implicazioni differenti.
L’intolleranza al lattosio è una reazione non immuno-mediata. Si verifica, come spiegato, a causa di un deficit dell’enzima lattasi, che impedisce la corretta digestione del lattosio.
Le sue manifestazioni cliniche sono generalmente circoscritte al tratto gastrointestinale, con sintomi quali flatulenza, gonfiore e diarrea.
La gravità dei sintomi è proporzionale alla quantità di lattosio ingerito.
L’allergia al latte vaccino, invece, è una reazione scatenata dal sistema immunitario.
Non riguarda il lattosio, bensì una reazione avversa alle proteine del latte (come la caseina, l’alfa-lattoalbumina e la beta-lattoglobulina).
Le allergie alimentari possono causare manifestazioni sistemiche o localizzate che coinvolgono diversi organi e apparati, non solo il tratto gastrointestinale, ma anche il sistema respiratorio (es. rantolo), il sistema cutaneo (es. prurito, eruzioni cutanee).
La complicanza più grave e pericolosa di una reazione allergica è lo shock anafilattico. L’allergia al latte vaccino è più comune nei bambini a causa della loro maggiore permeabilità intestinale.
Per approfondire, consigliamo la lettura del nostro articolo “Quali sono le differenze tra allergia e intolleranza alimentare”.
Quali sono i sintomi dell’intolleranza al lattosio?
I sintomi più comuni e caratteristici dell’intolleranza al lattosio coinvolgono principalmente il tratto gastrointestinale.
Tra questi si annoverano:
- dolori e crampi addominali, causati dall’irritazione diretta della mucosa e dall’acidificazione del contenuto viscerale;
- meteorismo (eccessiva produzione di gas intestinale);
- flatulenza;
- senso di gonfiore gastrico o distensione addominale, che se eccessiva può favorire la comparsa del dolore;
- diarrea acquosa. Questo sintomo è dovuto all’effetto osmotico del lattosio non digerito, che richiama fluidi e sodio nell’intestino tenue, e alla liberazione di acqua durante i processi di fermentazione nel colon. In alcuni casi, una diarrea grave può compromettere l’assorbimento delle sostanze nutritive;
- nausea e, occasionalmente, vomito;
- borborigmi, ovvero i brontolii dello stomaco;
- in alcuni casi, può verificarsi anche stitichezza, in particolare a causa dell’accumulo di metano che rallenta la motilità intestinale.
Oltre ai sintomi gastrointestinali, alcuni individui possono manifestare sintomi extraintestinali, anche se sono aspecifici e quindi difficilmente associabili con certezza a questa condizione.
I più comuni sono:
- mal di testa;
- spossatezza o stanchezza;
- dolori articolari e muscolari;
- sonnolenza;
- vertigini;
- ulcere del cavo orale o lesioni della mucosa orale;
- eruzioni cutanee;
- prurito;
- riniti;
- mal di gola;
- infiammazioni del tratto urinario;
- perdita di peso (raramente).
I sintomi dell’intolleranza al lattosio sono spesso aspecifici e possono sovrapporsi a quelli di altre condizioni come la sindrome dell’intestino irritabile (IBS), altre intolleranze alimentari o la celiachia. Per questo motivo, una diagnosi basata unicamente sui sintomi soggettivi può essere fuorviante.
Inoltre, non tutti i soggetti con malassorbimento sviluppano sintomi (solo il 30-50% degli ipolattasici manifesta la sindrome da intolleranza).
Quando compaiono e quanto durano
L’insorgenza dei sintomi si verifica tipicamente a breve distanza o tra 30 minuti e 2 ore dall’ingestione di alimenti contenenti lattosio. In alcuni casi, i sintomi possono manifestarsi con un intervallo più ampio, da 1-2 ore a qualche giorno dopo l’ingestione.
La gravità e la manifestazione dei sintomi sono influenzate da diversi fattori:
- la quantità di lattosio assunta con l’alimentazione: maggiore è il carico orale di lattosio, maggiore è il rischio di sviluppare sintomi nei soggetti malassorbenti. Gli adulti, ad esempio, tendono a manifestare sintomi solo dopo aver consumato 250-375 millilitri di latte;
- la composizione del pasto: la presenza di cibi solidi o grassi può ritardare lo svuotamento gastrico, riducendo l’intensità o la probabilità dei sintomi. Al contrario, se il lattosio viene ingerito con carboidrati semplici, che accelerano lo svuotamento gastrico, i sintomi potrebbero essere più probabili o intensi;
- il tempo di transito intestinale: un transito accelerato può ridurre il tempo di contatto tra il lattosio e l’enzima lattasi residua, impedendone l’idrolisi;
- la sensibilità viscerale individuale: i soggetti ipersensibili possono percepire come fastidioso uno stimolo che in individui normosensibili risulterebbe asintomatico;
- le caratteristiche qualitative e quantitative della flora batterica del colon: l’entità dei processi fermentativi nel colon dipende dalla composizione della flora;
- i fattori psicologici: possono influenzare significativamente il livello di percezione dei sintomi.
Generalmente, i sintomi tendono a terminare spontaneamente in breve tempo. Tuttavia, nelle forme di ipolattasia secondaria, l’attività della lattasi può rimanere ridotta per periodi più lunghi. La diminuzione o scomparsa dei sintomi in seguito all’eliminazione del lattosio dalla dieta, e la loro ricomparsa in caso di reintroduzione, possono servire come ulteriore conferma diagnostica.
Come si esegue la diagnosi di ipolattasia?
La diagnosi dell’intolleranza al lattosio è un passo cruciale per una gestione adeguata della condizione e per prevenire potenziali carenze nutrizionali. È fondamentale distinguere l’ipolattasia dalla sindrome da intolleranza al lattosio, ovvero dalla comparsa di sintomi.
In effetti, nonostante i pazienti spesso si basino su percezioni soggettive o associazioni arbitrarie con i cibi, i sintomi dell’intolleranza al lattosio sono estremamente aspecifici e possono sovrapporsi a quelli di altre patologie gastrointestinali. Per questo motivo, non si può eseguire una diagnosi basata unicamente sui sintomi. Il numero di persone che credono di essere intolleranti al lattosio basandosi sui sintomi è maggiore di coloro che lo sono realmente.
Per stabilire una diagnosi accurata è quindi indispensabile l’utilizzo di un test oggettivo.
Le metodiche diagnostiche riconosciute dalla comunità scientifica per l’intolleranza al lattosio sono principalmente due: il Breath Test all’idrogeno (H2-Breath Test) e il Test Genetico.
H2-Breath Test (Test del respiro all’idrogeno)
È considerato il “gold standard” per la diagnosi del malassorbimento di lattosio.
Si tratta di un test non invasivo, semplice, poco costoso e ripetibile, anche nei bambini e nelle donne incinte, che prevede la somministrazione orale di una quantità misurata di lattosio (tipicamente 20-25 g, equivalenti a 400-500 ml di latte parzialmente scremato).
Successivamente, vengono raccolti campioni di aria espirata a intervalli regolari (ogni 30 minuti, per un periodo fino a 3-4 ore, o fino a 7 ore in alcune pratiche). Se il lattosio non viene digerito e assorbito nell’intestino tenue, raggiunge il colon. Qui, la flora batterica residente lo fermenta, producendo gas, inclusi idrogeno (H2), anidride carbonica (CO2) e metano (CH4).
L’idrogeno prodotto attraversa la parete del colon, viene veicolato dal circolo ematico ai polmoni e infine eliminato con il respiro.
Il test è considerato positivo quando i livelli di H2 nell’espirato aumentano significativamente (superando di almeno 20 ppm i valori di base) dopo l’ingestione di lattosio. La negatività del test esclude qualsiasi responsabilità del malassorbimento di lattosio sui sintomi del paziente.
Per l’affidabilità del test, è tassativa l’integrità della flora batterica colonica. Pertanto, il paziente deve evitare l’assunzione di antibiotici, lassativi, procinetici o probiotici nelle 3-4 settimane precedenti il test. Falsi negativi possono verificarsi per la mancata produzione di idrogeno da parte della flora batterica colica o per l’uso recente di antibiotici; falsi positivi sono meno frequenti e possono essere legati a una sovracrescita batterica del piccolo intestino.
L’H2-Breath Test rileva in modo oggettivo il malassorbimento di lattosio, ma la sindrome da intolleranza è diagnosticata solo quando la contemporanea presenza di sintomi (registrati, ad esempio, mediante scala visuo-analogica durante il test) si verifica insieme alla positività del Breath Test dopo l’assunzione di lattosio.
Test Genetico
Questo test analizza l’assetto genetico del paziente, in particolare il polimorfismo puntiforme C/T-13910 (o single nucleotide polymorphism – SNP) presente nella regione regolatrice del gene della lattasi sul cromosoma 2.
Viene solitamente eseguito tramite un semplice prelievo di sangue o un tampone buccale (in bocca), rendendolo rapido e non invasivo, anche per i bambini. Il genotipo CC è associato a ipolattasia, mentre il genotipo TT alla persistenza dell’attività lattasica; un genotipo CT predispone a livelli di espressione intermedi
Il test genetico indica se il paziente avrà o meno una riduzione dell’attività lattasica (ipolattasia primaria), ma non specifica quando questa riduzione avverrà. Inoltre, non fornisce alcuna informazione sulla possibile presenza di un’ipolattasia secondaria (causata da danni temporanei alla mucosa intestinale). Pertanto, le informazioni che fornisce sono considerate analoghe, ma meno complete e talvolta più costose, rispetto a quelle del Breath Test, soprattutto per definire il rapporto tra capacità di digerire il lattosio e sintomi attuali.
I due test, Breath Test e Test Genetico, si definiscono complementari e non alternativi, poiché insieme possono fornire una visione più completa della condizione di intolleranza al lattosio.
Altri test
Per completezza, menzioniamo anche altri test, meno affidabili e sicuri, disponibili oggi:
- Test di Tolleranza al Lattosio (dosaggio della glicemia sierica): consiste nel monitorare i sintomi del paziente e misurare i livelli di glucosio nel sangue dopo l’ingestione di lattosio. Se il lattosio viene digerito, la glicemia dovrebbe aumentare. In caso di intolleranza, la glicemia non aumenta e compaiono sintomi. Questo test è oggi eseguito raramente perché meno sensibile e più invasivo.
- PH fecale e potere riducente fecale: rilevano un pH acido nelle feci (circa 5,5) e la presenza di zuccheri riducenti non assorbiti (lattosio o glucosio). Sono test scarsamente attendibili per gli adulti, ma possono essere preferiti nei bambini piccoli e nei lattanti, per i quali un carico orale di lattosio potrebbe provocare una diarrea osmotica pericolosa.
- Cromatografia su carta dello zucchero presente nelle feci: può identificare il tipo di zucchero malassorbito, ma l’emissione di piccole quantità di lattosio nelle feci è normale nei bambini allattati al seno.
- Biopsia digiunale: la valutazione dell’attività della lattasi su biopsie digiunali è un test troppo invasivo e costoso per una patologia non grave, e può essere inficiato dalla distribuzione irregolare della lattasi nella mucosa intestinale.
Il Breath Test all’idrogeno rimane lo strumento diagnostico più efficace per confermare la presenza di malassorbimento e, in correlazione con la sintomatologia riferita dal paziente, per diagnosticare l’intolleranza al lattosio.
Gestione dell’intolleranza al lattosio: strategie e consigli pratici
La gestione e il trattamento dell’intolleranza al lattosio mirano a controllare i sintomi e a prevenire le carenze nutrizionali, senza necessariamente escludere completamente il latte e i suoi derivati dalla dieta. Poiché il deficit di lattasi di solito non è completo, è possibile adottare misure appropriate per gestire la condizione.
Ecco i principali approcci terapeutici:
- Restrizione e modulazione dell’assunzione di lattosio:
- identificare la soglia individuale: la chiave è individuare la quantità di lattosio che il paziente è in grado di tollerare senza manifestare sintomi. La sensibilità individuale varia in base all’attività residua della lattasi, al carico giornaliero di lattosio, al tempo di svuotamento gastrico e di transito intestinale, e alle caratteristiche della flora batterica del colon.
- Latte delattosato: è ampiamente disponibile in commercio il latte trattato enzimaticamente (delattosato), in cui il lattosio è già scisso in glucosio e galattosio. Questo latte contiene meno dello 0,1% o 0,5% di lattosio, pur mantenendo invariate le sue proprietà nutrizionali e permettendo l’assunzione dei nutrienti del latte anche ai soggetti intolleranti. Il suo sapore può essere più dolce a causa del maggior potere dolcificante di glucosio e galattosio.
- Formaggi stagionati: i formaggi a pasta semidura e dura (come Parmigiano Reggiano, Grana Padano, Emmental, provolone, pecorino, brie, gorgonzola, stracchino, scamorza) sono generalmente ben tollerati o addirittura privi di lattosio. Questo perché durante il processo di stagionatura, i batteri lattici fermentano il lattosio, riducendone significativamente la quantità. Sono pochissime le persone intolleranti che non possono assumerli.
- Yogurt: lo yogurt è spesso tollerato perché contiene naturalmente batteri (come Streptococcus thermophilus e Lactobacillus acidophilus) che producono beta-galattosidasi (lattasi) attiva durante il transito nel tubo digerente, digerendo parzialmente il lattosio. Inoltre, il consumo di yogurt può rallentare lo svuotamento gastrico, migliorando ulteriormente la tollerabilità. Esiste anche yogurt delattosato.
- Consumo frazionato e con altri cibi: frazionare la dose giornaliera di latte e derivati su più pasti e assumerli sempre insieme a cibi solidi può migliorare la tollerabilità, in quanto i cibi solidi (specialmente i lipidi) rallentano lo svuotamento gastrico e il transito intestinale, dando più tempo alla lattasi residua di agire.
- Attenzione al lattosio “nascosto”: il lattosio è spesso utilizzato come additivo in numerosi alimenti trasformati (caramelle, prodotti da forno, cereali per la colazione, salse, budini, salumi, preparati per brodo, gnocchi di patate, cibi in scatola, cioccolato al latte, gelati). È consigliabile leggere attentamente le etichette degli ingredienti. Può essere presente anche come eccipiente in alcuni farmaci e integratori alimentari, ma in concentrazioni generalmente trascurabili.
- Integratori di enzima lattasi: sono disponibili in commercio formulazioni di lattasi esogena, sotto forma di compresse o gocce. Questi integratori vanno assunti, dietro prescrizione medica, al momento dei pasti contenenti lattosio o aggiunti al latte prima del consumo. Sebbene possano aiutare, sono generalmente più costosi e meno efficaci degli accorgimenti dietetici. Tuttavia, un uso continuativo potrebbe contribuire a prevenire i deficit nutrizionali dovuti a un ridotto apporto di calcio.
- Prevenzione delle carenze nutrizionali: l’esclusione spontanea e drastica di latte e derivati dalla dieta, spesso basata su percezioni soggettive errate, comporta un aumentato rischio di sviluppare carenze nutrizionali importanti, in particolare di calcio. Il latte è una fonte fondamentale di calcio, fosforo, potassio, proteine nobili, vitamine (A, B1, B2, B12, D) e grassi. La carenza di calcio può ostacolare il raggiungimento di un’adeguata mineralizzazione ossea nell’età giovanile e favorire lo sviluppo di osteoporosi in età avanzata. È stato anche suggerito un legame tra l’auto-percezione di intolleranza al lattosio e un’incidenza inferiore di carcinoma del colon, oltre che un’associazione con ipertensione e diabete mellito di tipo 2. Se l’eliminazione dei prodotti lattiero-caseari è necessaria o estesa, è fondamentale considerare l’integrazione di calcio ed eventuale vitamina D, su prescrizione medica, per soddisfare il fabbisogno giornaliero. Le bevande vegetali (latte di soia, riso, farro, mandorle) possono essere alternative al latte vaccino e non contengono colesterolo, ma spesso sono carenti di calcio se non fortificate e non possono essere considerate sostituti al 100%.
Il medico ha un ruolo fondamentale nel chiarire il reale rapporto tra i disturbi e il lattosio e nel prevenire i potenziali deficit nutrizionali. È importante che il medico disincentivi l’auto-prescrizione di test per le intolleranze alimentari di scarsa validità scientifica. Per i bambini, la collaborazione con un nutrizionista pediatrico può offrire strategie personalizzate per garantire una dieta equilibrata e assicurare che le esigenze nutrizionali (come l’apporto di calcio) siano soddisfatte.
Sebbene l’intolleranza al lattosio sia una condizione diffusa e i suoi sintomi possano essere fastidiosi, non è generalmente pericolosa. Una gestione adeguata, basata su una diagnosi accurata e su opportune modifiche dietetiche è fondamentale per migliorare la sintomatologia e prevenire carenze nutrizionali.
Domande frequenti (FAQ)
La diagnosi si basa su un test oggettivo come l’H2-Breath Test, considerato il gold standard. Questo test valuta la quantità di idrogeno nell’aria espirata dopo aver ingerito lattosio. È fondamentale che la sintomatologia sia correlata positivamente al test, poiché i soli sintomi sono aspecifici.
I sintomi più comuni sono a carico del tratto gastrointestinale e includono dolori e crampi addominali, gonfiore, meteorismo, flatulenza e diarrea. Possono insorgere tra 30 minuti e 2 ore dall’ingestione di alimenti contenenti lattosio. La gravità dipende dalla quantità di lattosio assunta e dalla sensibilità individuale.
Bisogna limitare o evitare il latte vaccino, di capra e altri animali, e i formaggi freschi come mozzarella, certosa e formaggi a pasta molle. È cruciale fare attenzione al lattosio “nascosto”, spesso presente come additivo in numerosi prodotti trasformati come caramelle, prodotti da forno, salumi, salse, gelati, cibi in scatola e preparati per brodo.
Dipende dalla causa. L’ipolattasia primaria, di origine genetica, è una condizione permanente dovuta a una riduzione fisiologica dell’enzima lattasi nel tempo, senza una cura definitiva. L’ipolattasia secondaria, invece, è spesso transitoria e può risolversi una volta curata la patologia o il danno intestinale che l’ha causata.
L’intolleranza al lattosio è un deficit enzimatico (mancanza di lattasi) che causa problemi digestivi come diarrea e gonfiore, ed è proporzionale alla quantità di lattosio ingerito. L’allergia al latte, invece, è una reazione immuno-mediata alle proteine del latte, che può coinvolgere diversi organi e apparati e, in casi gravi, scatenare shock anafilattico.
Se il lattosio non viene digerito, raggiunge il colon dove viene fermentato dalla flora batterica, producendo gas (idrogeno, CO2, metano) e acidi grassi a catena corta. Questo processo provoca un effetto osmotico che richiama liquidi nell’intestino, causando i tipici sintomi gastrointestinali come diarrea, crampi e gonfiore.
I formaggi a pasta dura e semidura, ben stagionati, sono generalmente privi o con quantità minime di lattosio e ben tollerati. Durante la stagionatura, i batteri lattici fermentano il lattosio, riducendone il contenuto. Esempi includono Parmigiano Reggiano, Grana Padano, Emmental, Provolone, Pecorino a pasta dura, Brie, Gorgonzola, Stracchino e Scamorza.
No, i prodotti delattosati non fanno male. Il latte delattosato è un latte trattato con l’enzima lattasi per scindere il lattosio in glucosio e galattosio, rendendolo digeribile. Mantiene inalterate le sue preziose proprietà nutrizionali (calcio, proteine, vitamine) e permette agli intolleranti di beneficiare dei nutrienti del latte senza disturbi.
Sì, i bambini possono essere intolleranti al lattosio. Sebbene la lattasi sia massima alla nascita, può diminuire con lo svezzamento (ipolattasia primaria). Esistono anche forme rare congenite o transitorie (secondarie) dovute a infezioni o danni intestinali. La gestione della dieta è cruciale per garantire un adeguato apporto di nutrienti, specialmente il calcio.
